

 関節リウマチという病気はギリシャの医者ヒポクラテスの時代(紀元前4〜5世紀)からあったといわれていますが定かではありません。また文献的には13世紀頃には存在していたといわれていますが、関節リウマチが初めて学問的文献に記載されたのは1800年のことです。ギリシャ語で「流れる」という意味で、関節の痛みがあちこちに動き回るのでそれが病気の名になったと思われます。
関節リウマチという病気はギリシャの医者ヒポクラテスの時代(紀元前4〜5世紀)からあったといわれていますが定かではありません。また文献的には13世紀頃には存在していたといわれていますが、関節リウマチが初めて学問的文献に記載されたのは1800年のことです。ギリシャ語で「流れる」という意味で、関節の痛みがあちこちに動き回るのでそれが病気の名になったと思われます。
その症状の初期には手指の関節痛があり、腫脹を伴っており、特に起床時より手指の腫れぼったい感じがあり、手指を屈曲するとこわばりを感じます。これを朝のこわばりと言います。また、微熱や疲労感があり、天候が悪くなると関節症状が増悪することがあります。
一般に手指、足趾などの小さい関節から発症することが多いのですが、膝や肘の関節から発症することもあります。最初から肩や股関節のような大きい関節から発症することはまれです。関節リウマチが進行すると全身の関節に波及し、関節が変形して日常生活に支障をきたすようになることもあり、関節機能障害が著明となり重症になると多発性関節痛に悩まされます。末期には寝たきりになることもあります。
また、関節リウマチには関節外症状といって、貧血、リウマチ皮下結節、眼、肺、心臓、腎臓などの病変が合併し、重篤な症状を呈することがあります。したがって、貧血、発熱(微熱)、倦怠感、易疲労性、食欲不振、体重減少、リンパ節腫脹、呼吸困難などの全身の症状があるときは特に注意をしなければなりません。これらの症状は、リウマチの活動性の高いときに現れる傾向があります。このように内臓の病変を合併するときは悪性関節リウマチといい、予後が悪い場合があります。
関節リウマチの診断は、表1・2・3・4に示される如く、診断基準に沿ってなされます。如何なる病気でも同じですが、早期発見・早期治療が肝要です。最近では、リウマチの原因と思われる免疫異常を治療する薬剤(生物学的製剤)が開発され、リウマチの活動性を早期に抑えて、その進行を防ぐことができるようになりました。
検査ではX線写真、血液、尿検査により、リウマチに関する免疫、抗体、炎症などの情報を得ます。病歴も大切で総合的に判断して、関節リウマチの診断をしますが、まれに経過をみないと他の膠原病などの病気であったりすることがあります。
最近では、MRI検査や抗CCP抗体検査により早期の関節リウマチを診断できるようになりました。
いずれにしても、リウマチを専門にしている医師の診断を早く受けることが大切であります。
![]()
表1 関節リウマチ診断基準(米国リウマチ学会)1987年
| 1.朝のこわばり、少なくても1時間以上 2.3関節領域以上の腫脹 3.手関節またはMP、またはPIP関節領域の腫脹 4.対称性腫脹 5.手指、手関節のX線所見 6.皮下結節 7.リウマトイド因子 |
|
| (判定)上記7項目中、4項目以上をリウマチと診断 |
※進行した関節リウマチを診断することができるが、早期診断することはできない。
![]()
表2 早期関節リウマチの診断基準(日本リウマチ学会)1994年
| 1.3関節以上の圧痛または他動運動痛 2.2関節以上の腫脹 3.朝のこわばり 4.リウマトイド結節 5.赤沈20mm以上の高値またはCRP陽性 6.リウマトイド因子陽性 |
| 以上6項目中、3項目を満たすもの |
※早期関節リウマチの診断が可能となる。
![]()
表3 早期関節リウマチ診断予測基準2005年
| 所見 | スコア |
| 1.MRI画像による対称性手・指滑膜炎(+) 2.抗CCP抗体(+)あるいはRF抗体(+) 3.MRI画像による骨びらん(+) |
1点 2点 2点 |
| 3点以上の場合早期RAとする | |
※厚労省研究班では以下に示す3つの項目のスコアによりハイリスク患者を積極的に治療することを推薦しております。しかし、画像と血液検査のみでの関節リウマチの診断基準は、患者さんを診察せずに診断可能となり、危険な一面がある。
![]()
表4 アメリカリウマチ学会(ACR)/ヨーロッパリウマチ学会(EULAR)新分類基準2010年
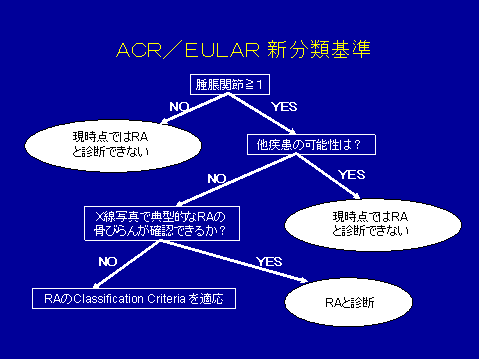
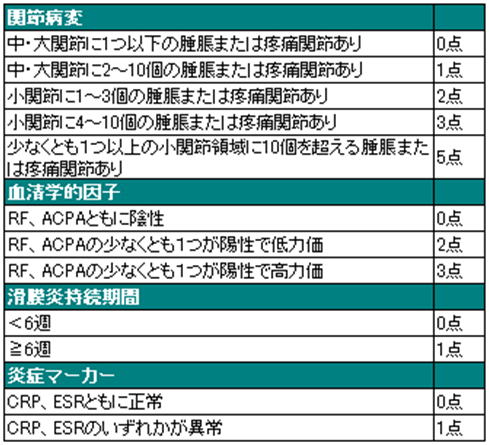
新RAクライテリアのスコア
用いられた用語の定義
中・大関節:肩関節、肘関節、股関節、膝関節、足関節。
小関節:MCP関節、PIP関節、第2〜第5MTP関節、第1IP関節、手関節。
血清学的因子:陰性=正常上限値以下、陽性・低力価=正常上限値の1〜3倍まで、陽性・高力価=正常上限値の3倍より大。
ACPA=抗CCP抗体
滑膜炎持続期間:評価実施時に存在する滑膜炎に関して、患者自身の報告に基づく滑膜炎症状(疼痛、腫脹、圧痛)の持続期間。
炎症マーカー:正常/異常の基準値は各施設で採用しているものに準ずる。
![]() 表1、表2、表3、表4の診断基準に該当すると思われる人は専門医により詳細に経過を観察し、病態に応じて適切な治療を開始する必要があります。
表1、表2、表3、表4の診断基準に該当すると思われる人は専門医により詳細に経過を観察し、病態に応じて適切な治療を開始する必要があります。